
Essa provocação lançada no BMJ Quality & Safety em 2015 (1) nos traz uma série de reflexões.
2 milhões de americanos adquirem uma infecção hospitalar, TODOS OS ANOS. Destes, 90.000 morrem. (2)
Vocês sabem o que reduz drasticamente estes números?
Higienização adequada das mãos.
Juro.
No hospital onde trabalho, colocamos um frasco de álcool gel acoplado nos carrinhos de anestesia, fruto de uma reclamação minha que, muitas vezes, tinha que atravessar a sala para usar o dispenser afixado na parede.
Ainda assim, eu tiro o frasco e coloco em cima da minha mesa, perto das seringas e medicações. Fica mais prático.
Por quê?
Bom, se você é anestesista, pode sentar porque as notícias não são muito boas. Se você não é, senta também porque mais pra frente falo do panorama geral.
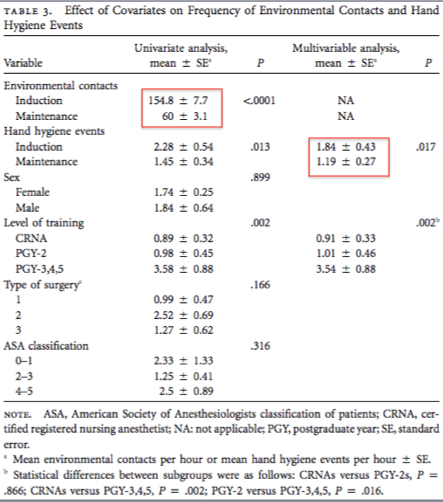
Em um estudo de 2013, os pesquisadores observaram que um anestesiologia toca cerca de 1.000 objetos em um período de 8 horas e que a higienização foi feita, em média, 13 vezes. (3)
No ano subsequente, os mesmos pesquisadores resolveram destrinchar esse número nas fases de indução e manutenção da anestesia. (4) O tempo observado foi menor (120 minutos ou término do procedimento) e o que eles descobriram foi o seguinte:
- Na indução anestésica, temos uma média de 155 contatos (paciente e superfícies) para 1.8 higienizações por hora;
- Na manutenção da anestesia, média de 60 contatos para 1.2 higienizações por hora. Por H-O-R-A!
Bom, aí um estudo publicado no Anesthesia & Analgesia em 2015 resolveu ver até que ponto as nossas mãos servem de reservatório para uma transmissão horizontal de patógenos para o paciente. (5)
Especificamente Enterococos, que são a segunda maior causa de infecções associadas ao cuidado em saúde e respondem por mais de:
– 14 % dos casos de infecção do trato urinário (ITU);
– 11% de infecções do sítio cirúrgico;
– 7% de infecções da corrente sanguínea.
Enterococos são especialmente prejudiciais a pacientes imunocomprometidos (como aqueles submetidos a transplantes), sendo responsáveis por mais de 50% dos casos de sepse com óbito.
Enterococos resistentes à vancomicina (VRE) levam à contaminação das mãos do profissional de saúde e/ou do ambiente em mais de 40% dos casos após um único contato. E o subtipo E. faecalis (já sabem de onde vem, né) causa em torno de 80% das infecções hospitalares relacionadas aos enterococos.
Bom, vamos aos resultados deste estudo do Anesthesia & Analgesia? Olha que coisa linda de se ver:

E digo mais, dos 548 pacientes observados, 1 desenvolveu uma infecção hospitalar por E. faecalis. Pode parecer pouco mas se tentarmos extrapolar esse número, sem nenhum rigor científico, para o meu grupo que faz cerca de 12 mil anestesias por ano, estamos falando de pelo menos 20 pacientes contaminados. Isso só falando de Enterococos.
Um artigo de revisão de 2014 (6) encontrou que patógenos como o Clostridium difficile, MRSA (methicilin-resistant S. aureus) e Acinetobacter baumannii podem sobreviver por até 4 a 5 meses em superfícies e dispositivos (celular, tablets etc) contaminados. E que higienizar com álcool gel é efetivo mas água e sabão ainda é a melhor técnica porque elimina esporos da pele.

É claro que ainda são necessários mais estudos para dimensionar o real impacto da higienização das mãos dos anestesiologistas na prevenção de infecções. A infecção associada aos cuidados em saúde, assim como tantos outros eventos, é multifatorial. Mas estes estudos servem de alerta para repensarmos a maneira como fazemos no dia-a-dia.
A adesão geral dos profissionais de saúde com a higienização das mãos gira em torno de 40%. Menos da metade.
Se expandirmos mais, uma pesquisa da Bradley Corporation descobriu que apenas 66% dos americanos lavam as mãos após ir ao banheiro público. Um estudo do Michigan State University constatou que 95% daqueles que lavam as mãos, não lavam por tempo suficiente para matar as bactérias patogênicas (pelo menos 20 segundos, por recomendação da OMS)!
Então o problema da baixa adesão chega a ser cultural. Quantas pessoas também não lavam as mãos antes das refeições?!
Além desse aspecto, voltando ao ponto de vista do BMJ que abriu esse texto, outros fatores contribuem para a baixa adesão:
Fatores afetivos:
- as bactérias são invisíveis impossibilitando saber se suas mãos estão realmente limpas ou não;
- pias e dispensers de álcool gel geralmente estão localizados na porta do quarto, gerando dois obstáculos: lembrar de higienizar as mãos no momento em que o profissional está preocupado com a interação com o paciente que está por vir e a inconveniência de higienizar as mãos quando se está carregando pranchetas, equipamentos etc;
- como a infecção aparece dias após o contato, fica dificil para os profissionais associarem suas ações a esse desfecho ou gerar um senso de responsabilidade.
Fatores cognitivos:
Higienizar as mãos não é o foco de atenção de nenhum profissional porque seu resultado imediato é muito pouco tangível. É diferente de aliviar uma dor, uma falta de ar ou outro tipo de desconforto agudo.
Fatores sociais:
Tanto na formação acadêmica quanto na prática diária, higienizar as mãos não é um ato glamouroso, constantemente encorajado entre os pares. Você é reconhecido por ser um profissional habilidoso, competente, por manter um bom relacionamento com o paciente e seus familiares; ninguém ganha um prêmio por lavar muito bem as mãos!
É por essas e mais outras deixo o frasco em cima da minha mesa. No meu outro texto, Mise en place em anestesia, que eu falo sobre a sobrecarga cognitiva e a importância de mantermos tudo organizado, tem uma foto que mostra as etiquetas de identificação e o álcool.

Simplesmente porque não faz sentido para mim passar 8 horas da minha vida ao lado de um paciente, fazendo aquela anestesia linda, para ele morrer de sepse depois. Quero tentar diminuir o risco ao máximo.
Albert Einstein já dizia:
Tudo aquilo que o homem ignora, não existe para ele. Por isso o universo de cada um, se resume no tamanho de seu saber.
Ter conhecimento destas informações é, felizmente, ampliar nossas responsabilidades com o paciente para que ele tenha o melhor resultado possível.
Referências
(3) Munoz-Price LS, Lubarsky DA, Arheart K, et al. Interactions between anesthesiologists and the environment while providing anesthesia care in the operating room. Am J Infect Control 2013; 41:922–924.
(4) Munoz-Price LS1, Riley B, Banks S, Eber S, Arheart K, Lubarsky DA, Birnbach DJ. Frequency of interactions and hand disinfections among anesthesiologists while providinganesthesia care in the operating room: induction versus maintenance.Infect Control Hosp Epidemiol. 2014 Aug;35(8):1056–9.
(5) Loftus RW1, Koff MD, Brown JR, Patel HM, Jensen JT, Reddy S, Ruoff KL, Heard SO, Yeager MP, Dodds TM. The dynamics of Enterococcus transmission from bacterial reservoirs commonly encountered by anesthesia providers. Anesth Analg. 2015 Apr;120(4):827–36
(6) Chemaly RF, Simmons S, Dale C Jr, Ghantoji SS, Rodriguez M, Gubb J, Stachowiak J, Stibich M. The role of the healthcare environment in the spread of multidrug-resistant organisms: update on current best practices for containment. Ther Adv Infect Dis. 2014 Jun;2(3–4):79–90
